ابزاری برای باز كردن بن بست رگ ها
هنوز مرگ ناشی از گرفتاری های عروق كرونر كه به نحوی در میان سایر عوارض ناشی از گردش خود شاخص تر است روبه افزایش است.
ابزاری برای باز كردن بن بست رگ ها
افزایش LDL و یا كلسترول بالا از مهمترین عوامل خطرساز «بیماری های عروق كرونر» CAD قلب است و داروهای جدید با هدف كاهش دادن LDL به بازار عرضه می شوند
● داروهای موثر بر عروق كرونر قلب
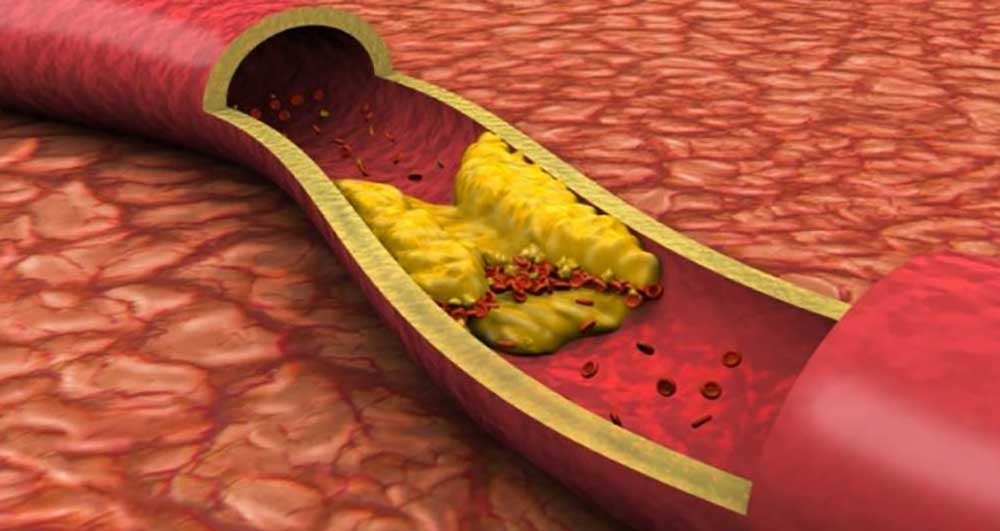
طی ۱۵ سال گذشته درك مفاهیم كلی از نحوه تشكیل پلاك تصلب شرائین آترواسكلروز افزایش یافته است.
لذا خوشبختانه از سال ۱۹۹۱ تاكنون رشد مرگ و میر ناشی از بیماری های مربوط به گردش خون به این علت و به دلیل استفاده از مواد غذایی موثر و سالم داروهای كاهش دهنده كلسترول یك سوم كاهش یافته است.
اما هنوز مرگ ناشی از گرفتاری های عروق كرونر كه به نحوی در میان سایر عوارض ناشی از گردش خود شاخص تر است روبه افزایش است. افزایش LDL و یا كلسترول بالا از مهمترین عوامل خطرساز «بیماری های عروق كرونر» CAD قلب است و داروهای جدید با هدف كاهش دادن LDL به بازار عرضه می شوند.
در این میان استاتین ها با خواص كاهش دهندگی LDL و سمیت كم جایگاه ویژه ای دارند. به طور كلی استاتین ها سبب مهار آنزیم احیا كننده HMG-COA می شوند.
این آنزیم نقش مركزی در سنتز كلسترول دارد. كاهش كلسترول بین سلولی سبب افزایش گیرنده های سطح سلول برای LDL و سبب خارج شدن LDL از مسیر گردش خون می شود.
سایر دستجات دارویی به رغم موثر بودن ولی به اندازه استاتین ها تاثیر كاهش دهندگی روی LDL ندارند ولی معذالك جهت كنترل خطر بیماری های عروق كرونر مفید هستند.به طور مثال كلستیرامین و كلستیپول از رزین های موثری هستند كه به اسیدهای صفراوی متصل شده و سبب مهار بازجذب كلسترول در روده می شود.
این داروها سبب مهار بازگشت LDL به كبد و نهایتا افزایش گیرنده های سطح سلولی LDL می شوند. این رزین ها به اندازه استاتین ها در كاهش LDL موثر نیستند و در ضمن طعم زیاد جالبی نیز ندارند.
مهاركننده جذب كلسترول دیگری به نام ازتیمیب ezetimibe وجود دارد كه تقریبا با همین مكانیسم سبب عدم جذب چربی از صفرا و مواد غذایی می شود. با وجودی كه ازتیمیب به اندازه استاتین ها در كاهش LDL موثر نیست اما معذالك سبب تقلیل سطح پلاسمایی LDL و تری گلیسیریدها می شود.
تری گلیسیریدها نیز مانند LDL از عوامل خطرساز برای بیماری های عروق كرونر هستند و سطح پلاسمایی آنها با LDL در ارتباط است.نیاسین كه یك ویتامین محلول در آب است نیكوتینیك اسید یا ویتامین B۳ نیز نامیده می شود و در كاهش سطح پلاسمایی كلسترول موثر است.
به رغم آنكه مكانیسم تاثیر نیكوتینیك اسید به طور كامل شناخته نشده است اما به نظر می رسد كه این ویتامین در ترشحVLDL LDL) خیلی سبك كه پیش ساز LDL است موثر باشد.
به نظر می رسد كه نیاسین در كم كردن تری گلیسیرید و لیپو پروتئین a كه نوعی لیپوپروتئین موثر در تشكیل لخته است نقش دارد. البته برای بروز اثر نیاسین نیاز به مصرف دوزهای بالای این ویتامین است كه خود با عوارض جانبی همراه است.
تاثیر مستقیم
به رغم عملكرد غیرمستقیم استاتین ها، سعی شده است كه داروهای جدید را بر مبنای تاثیر مستقیم آنها روی پلاك طراحی و ارائه نمایند. این نوع نگرش بر مبنای این نظریه است كه شاید تشكیل پلاك همواره در اثر رگ کلسترول بالا نباشد شاید علل دیگری نیز در كار باشد.
در حقیقت آترواسكلروز از مسیر اكسیداسیون LDL در پوشش درونی عروق شروع می شود و سبب مهاجرت مونوسیت ها به سمت تشكیل پلاك ختم می شود. در محل تاثیر، مونوسیت ها به ماكروفاژها تبدیل شده و سبب اكسیداسیون LDL و تجمع آنها می شود. اگر میزان LDL بالاتر از حد باشد، ماكروفاژها حالت سلول های كف مانند را به خود می گیرند.
این امر سبب مهاجرت بیشتر مونوسیت ها، سلول های Tشكل به محل و سبب تولید پلاك نرم می شوند. این تغییرات سبب تغییر شكل دیواره عروق و ضخیم شدن عضلات جدار عروق و حضور كلاژن در محل التهاب می شود. این امر سبب كاهش انعطاف پذیری و نهایتا سخت تر شدن جدار عروق می شود.
با تشكیل پلاك نوعی تنگ تر شدن مجاری و باریك تر شدن جدار عروق شریانی و كاهش انتقال حجم از خون به بافت صورت می گیرد.
ممكن است بیش از ۷۰درصد عروق قبل از بروز عوارض نزد بیماران درگیر شوند. اگر پلاك تركیده شود نهایتا سبب لخته و ضایعات بعدی می شود. داروهای جدید دقیقا پلاك را هدف قرار می دهند و مانع از تشكیل پیش رونده پلاك می شوند.
داروهایی كه سبب تخفیف سرعت رشد پلاك می شوند به سه دسته تقسیم می شوند.
مهاركننده هایی كه مانع از عملكرد ماكروفاژها شده و دسته دیگر آنها هستند كه سبب افزایش HDL شده و سبب از مسیر خارج شدن LDL می شوند و نهایتا آنهایی كه LDL اكسیده شده را با آنتی بادی مورد هدف قرار داده و سبب خارج كردن آن از محل ضایعه می شود.
دسته اول شامل مهاركننده هایVCAM-۱ هستند، تركیبات خاصی مانند P-selectin،
E-selectin، VCAM-۱ و ICAM-۱ از این نوع هستند و مانع پیشرفت مونوسیت به حالت ماكروفاژ می شود. غالبا این فرآیند تحت تاثیر اكسیدنیتریك قرار دارد.
پروبوكل Probocol یكی از داروها از دسته VCAM-۱ است و مانع از پیشرفت ضایعه می شود. مهاركننده های دسته دوم این نوع داروها كه سبب افزایش HDL می شوند سبب ارتقای سطح HDL و كاهش سطح پلاسمایی LDL می شود.برخی از داروهای مهاركننده پروتئین های كلستریل ترانسفرآز CETP سبب افزایش HDL می شود.
از نظر ژنتیكی، كاهش میزان CETP یكی از اهداف شركت های دارویی برای عرضه داروهای موثرتر است. داروهای با مولكول كوچك مانند Torcetrapib ساخت شركت فایزر كه همزمان با نوعی استاتین به كار برده خواهد شد، در حال حاضر در فاز III تحقیقات بالینی قرار دارد.
GTT-۱۰۵ تولید شركت Tobacco-Roche ژاپن نوع دیگری از این دسته است.
شركت Avant راه دیگری را برای كاهش دادن سطح CETP در نظر گرفته است. آنها نوعی واكسن برای CETP به نام CETi-۱ ساخته اند كه سبب اتصال به CETP می شود.
راه دیگری كه سبب افزایش سطح HDL می شود عبارت از افزایش میزان Apo-AI قابل دسترس است. Apo-AI نوعی آپولیپو پروتئین همراه HDL است. مشتقات فیبریك اسید مانند جمفیبروزیل و فنوفیبرات سبب افزایش فعالیت لیپوپروتئین لیپاز شده كه آن هم سبب افت سطح VLDL و كاهش سطح LDL می شود.
عوارض جانبی مانند بثورات جلدی، اختلال ریتم قلب و سنگ های صفراوی در مورد این نوع داروها به چشم خورده است.
فنوباربیتال و پردنیزون نیز سطح HDL را افزایش می دهند ولی غالبا با عوارض مختلفی همراه هستند. نوع دیگری از درمان عبارت از افزایش سطح Apo-AI از طریق تزریق داخل وریدی نوعی پروتئین نوتركیب حاوی Apo-AI است.
یافته های بالینی نشان می دهد كه این تركیب نه تنها سبب افزایش HDL می شود بلكه سبب كاهش پلاك آترواسكلروز نیز می شود.
معذالك هنوز نگرانی هایی مربوط به این نوع پروتئین نوتركیب وجود دارد. كاربرد تقلیدكننده های Apo-AI در مدل های حیوانی تاثیرات مثبتی را نشان داده است. به طوری كه برخی پپتیدهای نوتركیب طراحی شده شبیه APO-AI سبب اعمال رفتار مشابه این پروتئین شده است.
با ورود این نوع پپتیدهای طراحی شده بالطبع مزایایی نیز از حیث سادگی مولكول و ارزان بودن آن و كم بودن عوارض جانبی نسبت به تزریق پروتئین نوتركیب وجود دارد. PPAR در متابولیسم لیپیدها نقش موثری دارد.
به نظر می رسد كه آگونیست های PPARS مانند گلیتازون ها و فیبرات ها در ارتقای سطح پلاسمای HDL نقش دارند. این داروها در درمان دیابت نیز موثر هستند.
نوع درمان دیگری كه وجود دارد عبارت از كاربرد آنتی بادی های علیه LDL اكسید شده OXLDL است. به نظر می رسد كه اكسیداسیون LDL یك فرآیند كلیدی در پاسخ های التهابی باشد و سبب بروز عوامل التهابی و تحریك سیستم ایمنی و ایجاد رادیكال های آزاد و نهایتا سبب اكسیداسیون های متوالی می شود.
سال ها است كه محققین نقش ماكروفاژها و سلول های T شكل را در تشكیل پلاك دریافته اند. اغلب مردم به طور خود به خودی دارای آنتی بادی های علیه حالت اكسید شده LDL هستند و این سبب جلوگیری از آترواسكلروز می شود.
به نظر می رسد كه نقش این آنتی بادی ها در پاك سازی LDL اكسید شده از دیوار شریان ها جنبه مثبتی باشد.
طراحی انواعی از این آنتی بادی ها موضوعی برای ارائه داروهای جدید است. كاربرد برخی از این آنتی بادی ها در مطالعات حیوانی بسیار دلگرم كننده بوده است لذا كاربرد این نوع آنتی بادی ها در تشكیل و پاكسازی پلاك در دست تحقیق است.





